Historia Natural De La Enfermedad: Diabetes
PERÍODO PREPATOGÉNICO: ¿ Qué es?
- Agente:
1.- Nutricionales:
- Originada por múltiples factores etiológicos que causan alteración del metabolismo de los carbohidratos, grasas y proteínas.


El peso, el tamaño de la cintura y la diabetes
El riesgo de la diabetes tipo 2 aumenta cuando el peso del cuerpo aumenta. Esto es especialmente cierto para muchas personas que llevan mucha grasa acumulada alrededor de la cintura ( lo que se llama forma de manzana). El peso extra afecta la sensibilidad del cuerpo a la insulina y lo sobre recarga, aumentando el riesgo deenfermedades del corazón, de derrame cerebral, de alta presión y de alto colesterol. Mantener un peso saludable ha probado reducir el riesgo de cáncer de colon, riñones, seno y útero.
2.- Antecedentes Familiar: Una persona que tienen familiares cercanos con diabetes tienen un mayor riesgo de desarrollar la enfermedad. Este aumento del riesgo se debe a la combinación de herencia genética y estilos de vida compartidos.
3.-Grupo Étnico:
- La diabetes tipo 2 es más común entre los Afro Americanos, los Latinos, los Americanos Nativos, los Asiáticos y las personas de las Islas del Pacífico que entre los caucásicos
4.- El Uso Del Tabaco Y La Diabetes:
- Fumar aumenta su riesgo de diabetes. Fumar aumenta los niveles de sangre del cuerpo y disminuye la capacidad del cuerpo de utilizar insulina. Puede también cambiar la forma como el cuerpo acumula el exceso de grasa, aumentando la grasa alrededor de la cintura, la cual está relacionada con la diabetes. El daño que los químicos del tabaco hacen a los vasos sanguíneos, los músculos y los órganos también aumenta el riesgo de diabetes.La exposición al tabaco también aumenta su riesgo de enfermedades del corazón, de derrames cerebrales, de enfermedades vasculares periféricas, enfisema, bronquitis, osteoporosis, y de cáncer de pulmón, vejiga, riñones, páncreas,cuello uterino, labio, boca, lengua, laringe, garganta y esófago. Para muchas personas, dejar de fumar es lo mejor que pueden hacer para mejorar su salud.
- Huésped:
- El ser humano
- Susceptibilidad: Universal
Ambiente:
Déficit de saneamiento del medio ambiente urbano, rural o laboral.
Contaminación del aire, tierra y alimentos.:
El ambiente por sí solo no ha sido reconocido como agente causal de la diabetes, sin embargo existen factores que predisponen la aparición y desarrollo de enfermedades tales como los hábitos y las costumbres del hospedero, donde la dieta y la actividad física son elementos fundamentales que tradicionalmente se relacionan con la incidencia de diabetes. Otros factores que también influyen son el estrés, nivel educativo, estrato socioeconomico,creencias, valores, entre otros.
PERÍODO PATOGÉNICO: ¿ Qué es ?
1.- Enfermedad
inaparente
:
Glucemia + 200mg/dl
El National Diabetes Data Group y la
Organización Mundial de la Salud han propuesto criterios diagnósticos para la
DM basados en las siguientes premisas: 1) el espectro de la glucosa plasmática
en ayunas (fasting plasma glucose, FPG) y la reacción a una carga oral de
glucosa (pruebas de tolerancia de glucosa ingerida) (oral glucose tolerance
test, OGTT) varían entre los individuos normales, y 2) la DM se define como
nivel de glucemia al que ocurren las complicaciones específicas de la diabetes
mas que como desviaciones a partir de una media basada en la población.
La tolerancia a la glucosa se clasifica
en tres categorías, con base en la cifra de glucosa plasmática en el ayuno
(FPG): 1) FPG <5.6 mmol/L (100 mg/100 ml) es la cifra normal; 2) FPG = 5.6 a
6.9 mmol/L (100 a 125 mg/100 ml) se define como prediabetes, es decir,
alteración de la glucemia en el ayuno, y 3) FPG > 7.0 mmol/L (126 mg/100 ml)
justifica el diagnostico de diabetes mellitus. Con base en los datos de la
prueba de tolerancia a la glucosa oral (OGTT) se define IGT como los niveles de
glucemia entre 7.8 y 11.1 mmol/L (140 y 199 mg/ 100 ml) y se define la diabetes
como la cifra de glucosa mayor de 11.1 mmol/L (200 mg/100 ml) 2 horas después
de la ingestión de 75 g de glucosa, como estimulo o carga.
Los criterios actuales de diagnostico de
la DM resaltan que la FPG es el método mas fiable y cómodo de diagnostico de DM
en sujetos asintomáticos. Una concentración de glucosa plasmática > 11.1
mmol/L (200 mg/100 ml) tomada al azar y acompañada de los síntomas clásicos de
DM (poliuria, polidipsia y perdida de peso) basta para el diagnostico de DM.
El diagnostico de DM tiene implicaciones
profundas para el individuo desde los puntos de vista medico y financiero. Por
lo anterior, deben satisfacerse estos criterios diagnósticos antes de confirmar
que el individuo experimenta DM. Deben persistir las anormalidades indicadoras
de diabetes en estudios repetidos antes de establecer el diagnostico definitivo
de la enfermedad, a menos que se encuentren trastornos metabólicos agudos o
concentración plasmática de glucosa notablemente elevada.
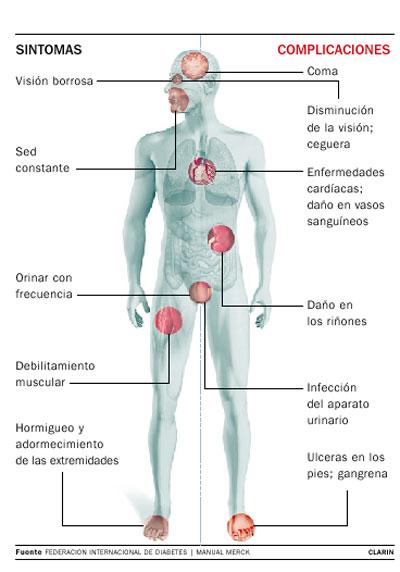
Poliuria
En esta enfermedad los riñones se muestran incapaces para retener agua mientras están efectuando su función de filtrado de la sangre. Al ser incapaces de concentrar la orina, los pacientes que experimentan esta enfermedad pierden enormes cantidades de agua, lo cual se manifiesta por una notoria poliuria, la cual es responsable de dar nombre de diabetes a esta condición.
Polidipsia
Polifagia
Perdida de Peso inexplicable
Algunos niños con diabetes tipo 1 suben de peso antes de adquirir la enfermedad. También algunos niños con diabetes tipo 1 pueden subir de peso después de ser diagnosticados con la enfermedad si no mantienen hábitos saludables de comida y ejercicios. El sobrepeso no está relacionado con la diabetes tipo 1, pero debido a que las grandes cantidades de grasa pueden dificultar más la capacidad del organismo de un niño para usar insulina apropiadamente, los niños obesos con diabetes tipo 1 pueden también tener dificultades para controlar los niveles de azúcar en la sangre.
El peso y la Diabetes tipo 2
Muchas personas tienen sobrepeso cuando se les diagnostica diabetes tipo 2. El sobrepeso y la obesidad incrementan el riesgo de que una persona adquiera diabetes tipo 2. Si una persona ya tiene diabetes tipo 2 y aumenta de peso será aún más difícil para él o ella controlar su nivel de azúcar en la sangre. Las personas con diabetes tipo 2 tienen una condición denominada resistencia a la insulina. Estas personas pueden producir insulina, pero su cuerpo no es capaz de transferir la glucosa al interior de las células. Como resultado, la cantidad de glucosa en la sangre aumenta Entonces, el páncreas tiene que producir más insulina para tratar de superar ese problema. Eventualmente, el páncreas puede fatigarse por funcionar en exceso y no poder producir suficiente insulina para mantener los niveles de la glucosa en la sangre dentro de los niveles normales.Las personas con resistencia a la insulina a menudo son obesas y no hacen mucho ejercicio. Pero la pérdida de peso, el consumo de comidas en porciones más saludables y el ejercicio pueden revertir la resistencia a la insulina. Para las personas con diabetes tipo 2, revertir la resistencia a la insulina les permite alcanzar niveles determinados de azúcar en la sangre más fácilmente, y en algunos casos, la habilidad del cuerpo humano para controlar el azúcar en la sangre puede incluso normalizarse.
Las personas que no tienen diabetes pueden tener resistencia a la insulina, pero están expuestas a un riesgo mayor de adquirir la enfermedad. Para quienes son obesos, pero no tienen diabetes tipo 2, perder peso y hacer ejercicios puede disminuir el riesgo de contraer el mal.
Astenia
Se llama astenia a la pérdida o disminución de las fuerzas, evidenciada por debilidad general y fatigabilidad muscular. La astenia es física, psíquica y sexual, y en general, persiste mientras dura la glucosuria.
La pérdida de fuerzas e impotencia motora se produce por la deshidratación, el balance nitrogenado negativo y la acidosis
La pérdida de fuerzas e impotencia motora se produce por la deshidratación, el balance nitrogenado negativo y la acidosis
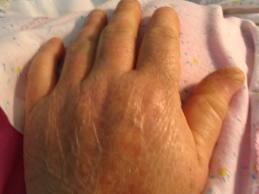
piel seca
Cuando una persona sufre de diabetes, sus niveles de glucosa sanguínea fluctúa.
El nivel de glucosa de la sangre del cuerpo aumenta y disminuye la sensibilidad
a la insulina. Hay una pérdida de fluidos excesivos del cuerpo para expulsar a
la glucosa excedente del cuerpo. La persona diabética no sudar cuando sea
necesario, lo que resulta en el secado de piel específicamente de piernas, pies
y codos. Diabéticos también corren un mayor riesgo de captura de varias
infecciones.
Diabéticos experimentan síntomas graves de piel seca y complicaciones. Diabetes también resulta en la circulación sanguínea deficiente y la sensibilidad del nervio en las extremidades. La menor sensibilidad causan la condición de piel seca permanecer inadvertido hasta que la situación empeora.
Una mayoría observados generalmente ejemplo de esto es la piel agrietada de pies del diabético. El diabético puede dejarlo sin tratar durante algún tiempo. Después de unos días la sequedad se convierte en tan grave que grietas empiezan a aparecer. Después de unos días gérmenes pueden barrer en las grietas. Estos gérmenes felizmente son alimentados por los niveles altos de glucosa en el torrente sanguíneo de diabéticos; por lo que se reproducen rápidamente. La herida puede producir gangrena que aún requiere la amputación.
Diabéticos experimentan síntomas graves de piel seca y complicaciones. Diabetes también resulta en la circulación sanguínea deficiente y la sensibilidad del nervio en las extremidades. La menor sensibilidad causan la condición de piel seca permanecer inadvertido hasta que la situación empeora.
Una mayoría observados generalmente ejemplo de esto es la piel agrietada de pies del diabético. El diabético puede dejarlo sin tratar durante algún tiempo. Después de unos días la sequedad se convierte en tan grave que grietas empiezan a aparecer. Después de unos días gérmenes pueden barrer en las grietas. Estos gérmenes felizmente son alimentados por los niveles altos de glucosa en el torrente sanguíneo de diabéticos; por lo que se reproducen rápidamente. La herida puede producir gangrena que aún requiere la amputación.
Infecciones urinarias frecuentes
No se conocen con exactitud las causas que motivan la mayor incidencia de ITU y de sus complicaciones en los diabéticos. La mayoría de los trabajos que las estudian son antiguos y con una muestra pequeña de pacientes. Como factores predisponentes se han citado disfunción neurógena vesical de los diabéticos15, mayor presencia de alteraciones anatómicas de la vía urinaria (cistocele, rectocele), alteración de la función leucocitaria, presencia de retinopatía diabética y de enfermedad coronaria y tiempo de evolución de la diabetes mellitus superior a 20 años. Ooi concluye que las ITU sólo son más frecuentes en mujeres diabéticas mayores de 50 años. La glucosuria, aunque no está directamente relacionada, cuando es intensa, podría facilitar una disminución de la actividad fagocítica de los leucocitos.
Tardias:
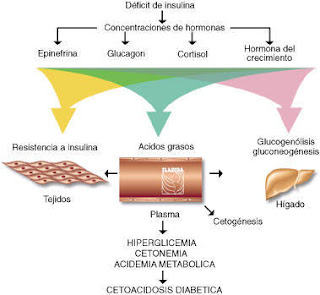
- Cetoacidosis
¿Qué es la cetoacidosis diabética? La cetoacidosis diabética es una complicación aguda de la diabetes que puede poner en peligro la vida y que suele presentarse en pacientes con diabetes mellitus tipo 1 (diabetes insulin-dependiente). Se caracteriza por la presencia de cifras muy elevadas de glucosa sanguínea (hiperglucemia), cuerpos cetónicos en la orina y ciertos ácidos en la sangre. Los cuerpos cetónicos son elementos del metabolismo que el organismo emplea cuando necesita fabricar energía por vías de emergencia. Esto ocurre a veces con la diabetes, porque con esta enfermedad la glucosa no llega a donde tiene que llegar -el hígado principalmente- para que pueda ser transformada en energía, de ahí que se acumule la glucosa en la sangre.
Los pacientes con cetoacidosis diabética requieren, en la mayoría de los casos, asistencia hospitalaria para el tratamiento con líquidos e insulina por vía intravenosa. Si además se detecta la existencia de una infección, se precisa también tratamiento antibiótico. La cetoacidosis diabética generalmente puede evitarse mediante un tratamiento adecuado de la diabetes tipo 1.
¿Cuál es la causa de la cetoacidosis diabética? La cetoacidosis se debe siempre a una falta, absoluta o relativa, de la acción de la insulina. En las personas con diabetes conocida, la causa de esta descompensación de la diabetes suele ser la omisión de las dosis de insulina. Las infecciones de cualquier tipo también pueden desencadenar una cetoacidosis diabética. La principal función de la insulina es reducir las concentraciones sanguíneas de glucosa, aunque también reduce el metabolismo de las grasas del organismo, esto es, hace que se "quemen" menos grasas. Si falta insulina en el organismo, se eleva la concentración de glucosa en la sangre y, si la cantidad de insulina se reduce de forma significativa, el organismo comienza a quemar grasas de forma incontrolada. El exceso de glucosa en la sangre se acompaña de una aparición de glucosa en la orina. También se elevan en la sangre y en la orina los cuerpos cetónicos, sustancias de naturaleza ácida que producen una reducción del pH de la sangre (acidosis metabólica). El organismo intenta compensar esta situación de acidosis mediante respiraciones más frecuentes y profundas con las que eliminar el exceso de ácido. Al mismo tiempo, la eliminación de grandes cantidades de glucosa en la orina se acompaña de una importante eliminación de agua y sales minerales, con lo que el paciente corre un gran peligro de deshidratarse.
¿Cuáles son los síntomas de la cetoacidosis diabética? Dado que la cetoacidosis diabética suele estar asociada a cifras muy elevadas de glucosa en la sangre, los síntomas son los mismos que los de la diabetes:
•
Aumento de la sed
•
Aumento de la cantidad de orina
•
Cansancio
•
Confusión
•
Posible pérdida del conocimi
•
ento.
También pueden presentarse síntomas propios de la cetoacidosis, tales como:
Respiración rápida y profunda
Aliento con olor a acetona
Náuseas, vómitos y dolor de estómago.
La cetoacidosis diabética con frecuencia se desencadena por otro trastorno, generalmente por una enfermedad infecciosa. Puede surgir en un periodo de tiempo de pocas horas, o irse desarrollando a lo largo de varios días.
- Hipoglucemia significa “azúcar/glucemia baja en sangre”. Actualmente se considera que una persona tiene una hipoglucemia cuando su nivel de azúcar en sangre es menor de 70 mg/dl. Hace unos años se definía hipoglucemia por debajo de 54 mg/dl, pero se ha evidenciado que los mecanismos de defensa contra la hipoglucemia de una persona sin diabetes se ponen en marcha con una glucemia de 68 mg/dl, lo que ha llevado a la redefinición de hipoglucemia.
¿Qué es una hipoglucemia?
¿Por qué algunas personas notan las hipoglucemias con valores más altos que otras?
Esto se debe al “glucostato”. El nivel de azúcar en sangre en el cual se perciben las hipoglucemias va a funcionar como un termostato. Este termostato o glucostato se va a activar a un determinado nivel de glucosa en sangre. El nivel va a depender de cómo haya estado la glucemia los días previos. Así en una persona cuyos niveles de azúcar hayan estado muy altos, el glucostato se activará y los síntomas de hipoglucemia aparecerán con un nivel de glucosa superior al normal. Sin embargo, en una persona con hipoglucemias frecuentes, este “glucostato” se activará con niveles de glucemia inferiores a lo normal lo que puede dar lugar a lo que se llama hipoglucemias inadvertidas que son más peligrosas.
Es importante recordar también que los niños van a notar las hipoglucemias más tarde si están jugando o si están muy concentrados en algo.
Causas de hipoglucemia
La hipoglucemia es la complicación aguda de la diabetes más frecuente. Pude aparecer en multitud de circunstancias:
-
Dosis de insulina excesiva.
-
Insuficientes hidratos de carbono en las comidas.
-
Comidas retrasadas en el tiempo.
-
Ejercicio extra para la dosis de insulina administrada.
-
Algunos antidiabéticos orales también pueden causar hipoglucemia.
-
Administración de la insulina en músculo en lugar de en tejido subcutáneo.
-
Errores en la administración de insulina (administrar insulina rápida en lugar de retardada, o errores de dosis)
-
Bañarse o ducharse con agua muy caliente poco después de haberse pinchado la insulina.
Síntomas de hipoglucemia
Los síntomas de hipoglucemia se dividen en dos grupos. Los originados en el cerebro como consecuencia de la falta de azúcar (síntomas neuroglucopénicos), ya que el sistema nervioso se resiente mucho por la falta de glucosa, y los relacionados con los intentos del cuerpo por mantener unos niveles de glucosa normales (síntomas adrenérgicos). Los primeros en producirse son los síntomas adrenérgicos ya que son consecuencia de la secreción de hormonas contrarreguladoras (hormonas que se oponen a la acción de la insulina) y que se secretan para poder contrarrestar la hipoglucemia. Posteriormente se producirán los síntomas causados por el déficit de glucosa en el cerebro (síntomas neuroglucopénicos).
-
Síntomas adrenérgicos:
-
Palidez
-
Sudor frío
-
Irritabilidad
-
Hambre
-
Temblor
-
Nauseas
-
Palpitaciones
-
Ansiedad
-
-
Síntomas neuroglucopénicos:
-
Falta de concentración
-
Confusión
-
Mareo y debilidad
-
Dolor de cabeza
-
Visión doble o borrosa
-
Sensación de calor o de frío
-
Alteración de la conducta
-
Alteración de la memoria a largo plazo
-
Marcha inestable, falta de coordinación
-
Lapsus de conciencia
-
Convulsiones
-
Hipoglucemia nocturna
Durante la noche también se producen hipoglucemias. Estas son más frecuentes de lo que se cree, por lo que es recomendable hacer habitualmente controles nocturnos. Con los síntomas de una hipoglucemia nocturna uno puede despertarse o no, depende de la fase del sueño durante la que se produzca. Los síntomas orientadores de hipoglucemia nocturna son:
-
Pesadillas
-
Sudoración (levantarse con las sábanas húmedas)
-
Despertarse con dolor de cabeza o “atontado”
-
Caminar sonámbulo
-
Cansancio al levantarse
-
Despertarse con aumento de la frecuencia cardiaca.
Tipos de hipoglucemia
Leve
Aquella que uno puede tratar por sí mismo y la glucemia remonta fácilmente.
Moderada
Es posible tratarla uno mismo. En este caso el organismo reacciona produciendo síntomas autonómicos que permiten tomar las decisiones adecuadas.
Inadvertida
Se producen síntomas neuroglucopénicos sin que haya habido síntomas adrenérgicos de advertencia. Si un diabético tiene muchas hipoglucemias las hormonas contrarreguladoras se secretarán cada vez a unos niveles más bajos de glucemia, lo que conllevará a que se tengan síntomas de déficit de glucosa en el cerebro sin haber notado síntomas de advertencia.
Grave
Los síntomas son tan severos que imposibilitan a la persona para reaccionar. Se precisa una segunda persona para ayudar a remontar la hipoglucemia administrando glucosa oral o glucagón. Se puede producir pérdida de conciencia y convulsiones.
Retrasada
Es un término que se utiliza para definir aquellas hipoglucemias que se producen entre 4 y 24 horas después de haber hecho ejercicio físico. Esto se debe a que durante el ejercicio se ha utilizado la reserva de glucógeno del hígado. Esta reserva tiende a “rellenarse” después del ejercicio lo que podría causar una hipoglucemia.
-
- Muerte